Трихомониаз при беременности
 Трихомониаз – инфекция, передающаяся половым путем. Возникший во время беременности трихомониаз может стать причиной внутриутробного инфицирования плода, преждевременных родов и других серьезных осложнений. Лечение инфекции проводится с учетом срока беременности и тяжести состояния будущей мамы.
Трихомониаз – инфекция, передающаяся половым путем. Возникший во время беременности трихомониаз может стать причиной внутриутробного инфицирования плода, преждевременных родов и других серьезных осложнений. Лечение инфекции проводится с учетом срока беременности и тяжести состояния будущей мамы.
Общие сведения о заболевании
Трихомониаз относится к группе инфекций, передающихся половым путем (ИППП). Возбудителем заболевания является Trichomonas vaginalis – простейший микроорганизм из класса жгутиковых. Среди всех ИППП трихомониаз занимает первое место в мире. По данным ВОЗ до 10% населения земного шара болеют или перенесли в прошлом это инфекционное заболевание.
Передача инфекции происходит половым путем. Попадая в организм женщины, трихомонада вызывает воспаление урогенитального тракта. При первом контакте простейшие микроорганизмы всегда поражают уретру (мочеиспускательный канал). В дальнейшем трихомонады могут поселиться на влагалище и шейке матки, вызывая типичные симптомы кольпита и цервицита.
Урогенитальные трихомонады могу существовать только на слизистой оболочке половых органов. При случайном попадании в пищеварительный тракт и другие системы они быстро погибают. Во внешней среде обнаружить трихомонады удается достаточно редко. Эти микроорганизмы быстро гибнут под солнечными лучами и высыхают на воздухе.
Интересный факт: трихомонады могут фагоцитировать (поглощать) другие бактерии, вызывающие ИППП (гонококки или хламидии). Таким способом указанные микроорганизмы легко проникают вместе с трихомонадой в верхние отделы урогенитального тракта. Это приводит к развитию хронического воспаления органов малого таза и брюшины. В дальнейшем такое состояние может стать одной из причин внематочной беременности.
Классификация
Инкубационный период при трихомониазе длится от 3 дней до 3 недель. В среднем первые симптомы заболевания появляются у женщин через 5-7 дней от заражения. По клиническому течению выделяют две формы заболевания:
- свежий трихомониаз (заболевание длится до 2 месяцев);
- хронический трихомониаз (болезнь продолжается более 2 месяцев).
Отдельно следует выделить трихомонадоносительство. В этом случае попавшие в организме трихомонады не вызывают немедленное развитие воспаления, а оседают на слизистой оболочке половых путей. Женщина может даже не догадываться о существовании опасной инфекции. При половом контакте такие трихомонады попадают в организм партнера и могут вызвать острое воспаление со всеми типичными симптомами заболевания.
Переход трихомонадоносительства в манифестную форму болезни возможен при снижении иммунитета. Причиной может стать банальное переохлаждение, ОРВИ или беременность. В ожидании ребенка происходит перестройка гормонального статуса и естественное угнетение иммунной системы. Под воздействием этих факторов спящие трихомонады активизируются, и развивается воспаление половых путей.
Симптомы
Проявления болезни будут зависеть от формы трихомониаза:
Свежий трихомониаз
Заболевание может дать о себе знать на любом сроке беременности. Первые жалобы возникают спустя 3-5 дней после полового контакта. В острую стадию заболевания появляются следующие симптомы:
- обильные жидкие пенистые выделения желтого цвета;
- резкий неприятный запах выделений;
- сильный зуд;
- учащенное и болезненное мочеиспускание;
- боль при опорожнении мочевого пузыря над лоном;
- боль внизу живота.
Симптомы поражения урогенитального тракта часто возникают на фоне резкого ухудшения общего состояния. Повышается температура тела, появляется выраженный озноб. Ухудшается сон и аппетит. Возникновение подобных симптомов у беременной женщины – повод немедленно пройти обследование у гинеколога.
При подостром течении болезни симптомы будут не столь выраженными. Общее состояние женщины не нарушается, температура тела остается в пределах нормы. Выделения могут быть достаточно обильными, однако сильный зуд не характерен. Возможен незаметный переход болезни в хроническую форму с периодами обострения и ремиссии.
Хронический трихомониаз
Хронические трихомониаз – сложная для диагностики и лечения форма заболевания. Трихомонада является своеобразным биологическим резервуаром для других микроорганизмов (стафилококков, гонококков, хламидий и др.). В чистом виде хронический трихомониаз встречается крайне редко. В 90% случаев речь идет о смешанной инфекции. Клиническая картина при этом смазывается, симптомы заболевания могут быть не выраженными. К типичным проявлениям трихомониаза присоединяются признаки хламидийной, гонококковой и других инфекций. Все это значительно затрудняет постановку диагноза и усложняет лечение.
Диагностика
Для диагностики трихомониаза у беременных женщин применяются следующие методы:
- Гинекологический осмотр. При типичном остром трихомониазе слизистая шейки матки и влагалища гиперемирована и воспалена. В сводах влагалища скапливаются жидкие пенистые выделения желтого цвета. Возможно одновременное появление остроконечных кондилом во влагалище. При поражении уретры она становится отечной и болезненной при пальпации.
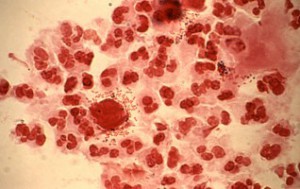
- Мазок из половых путей. Для выявления трихомонады берется мазок из влагалища, шейки матки и уретры. Полученный материал исследуется под микроскопом. Трихомонады отлично видны в обычном мазке, и для их обнаружения не требуется дополнительного обследования.
Скрининг на трихомонады проводится всем женщинам во время беременности при первой явке к врачу.
Осложнения
В острую стадию трихомониаз может вызвать воспаление промежности с выраженным отеком половых губ. В редких случаях на фоне инфекции развивается бартолинит – воспаление большой железы влагалища. При поражении мочеиспускательного канала возможен переход воспаления на слизистую мочевого пузыря с развитием цистита.
Хронический вялотекущий трихомониаз может стать причиной женского бесплодия. Проникая в полость малого таза, микроорганизмы провоцируют развитие хронического воспаления. Образуются спайки, мешающие нормальному продвижению яйцеклетки по маточным трубам. На этом фоне значительно повышается вероятность трубного бесплодия, а также внематочной беременности.
Последствия для плода
Трихомониаз, возникший на ранних сроках беременности, может стать причиной выкидыша на сроке до 12 недель. Прерывание беременности может быть связано как с инфицированием полости матки, так и с негативным воздействием высокой температуры тела. Известно, что повышение температуры более 37.7 градусов значительно увеличивает риск самопроизвольного выкидыша даже у здоровых женщин, не страдающих ни одной из форм ИППП.
В III триместре беременности острая форма трихомониаза может стать причиной преждевременных родов. Даже при благоприятном исходе на фоне инфекции часто рождаются дети с низкой массой тела. Возможно развитие послеродового эндометрита (воспаления матки), особенно при сочетании трихомониаза и других инфекций, передающихся половым путем.
Инфицирование новорожденного трихомонадами происходит достаточно редко. Чаще всего врачам приходится иметь дело с развитием вульвовагинита (воспаления влагалища) у девочек. У новорожденных мальчиков инфекция почти не встречается.
Методы лечения
Перед началом терапии обязательно проводится обследование на другие ИППП. Трихомониаз довольно часто идет вместе с другими инфекциями, поэтому лечение должно быть комплексным и направленным на уничтожение сразу нескольких потенциально опасных микроорганизмов. Половой партнер беременной женщины должен быть обязательно обследован даже при отсутствии у него проявлений болезни.
Медикаментозная терапия зависит от срока беременности. В I триместре противоцистодные препараты не назначаются. Эти лекарственные средства запрещены к использованию у будущих мам на ранних сроках беременности как опасные для эмбриона. При их применении возможно развитие пороков внутренних органов и даже гибель плода.
На сроке до 12 недель лечение ограничивается ежедневным промыванием уретры и влагалища растворами антисептиков:
- 4% метиленовый синий (водный раствор);
- слабый раствор марганцовки (1:10 000).
Во II триместре к лечению добавляются специальные препараты, губительно воздействующие на трихомонад. Хорошим эффектом обладает метронидазол. Препарат назначается в виде свечей на ночь курсом до 7 дней. При выраженных проявлениях болезни одновременно назначается метронидазол в таблетках однократно.
После проведенного лечения обязательно оценивается его эффективность. Будущей маме следует сдать мазок на флору после отмены всех лекарственных средств. Повторный курс терапии во время беременности обычно не проводится. Лечение продолжается после рождения ребенка.
Важный момент: лечение половых партнеров должно быть одновременным. При выявлении трихомониаза мужчине следует посетить уролога и пройти лечение у специалиста. В противном случае эффекта от терапии не будет.
На время лечения запрещаются половые контакты. Возобновление интимной жизни возможно после полного выздоровления и только при отсутствии трихомонад в анализах.
Профилактика
Неспецифическая профилактика включает в себя:
- Отказ от случайных половых связей.
- Использование барьерных средств защиты от ИППП (презерватив).
- Соблюдение элементарных правил личной гигиены.
- Регулярное обследование у гинеколога на наличие ИППП.
Перед планированием беременности всем женщинам рекомендуется сдать анализы на возможные инфекции, передающиеся половым путем. При выявлении трихомонады с зачатием ребенка нужно повременить до полного выздоровления.
Для специфической профилактики болезни разработана вакцина «СолкоТриховак». Препарат используется для предупреждения трихомониаза и бактериального вагиноза. Прививка делается вне беременности и лактации. Курс вакцинации проводится трехкратно с интервалами в 14 дней. В дальнейшем всем пациенткам из группы риска рекомендуется ревакцинация каждые 2 года.



 Отит при беременности
Отит при беременности Конъюнктивит при беременности
Конъюнктивит при беременности Синдром задержки развития плода
Синдром задержки развития плода Тромбофлебит при беременности
Тромбофлебит при беременности HELLP-синдром
HELLP-синдром